Virusul HPV, Human Papilloma Virus, se transmite în cea mai mare parte pe cale sexuală şi afectează atât femeile, cât și bărbații. Acest virus este responsabil pentru cancerul de col uterin, penis, gură şi cancer la anus potrivit dovezilor ştiinţifice, iar din acest motiv problema virusului HPV este una dintre cele mai dezbătute subiecte la ora actuală.
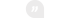
Cum se transmite virusul
Modalitatea de transmitere principală a infecţiei cu HPV este prin contact sexual. Studiile au arătat că mai mult de jumătate dintre femeile active sexual au fost infectate cu acest virus cel puţin o dată în viaţă.
Există mai multe tulpini HPV, tulpinile cu risc scăzut determină apariţia cancerului, mai frecvent implicat în formarea condiloamelor genitale, formaţiuni benigne, excrescente, ce seamănă cu nişte veruci, aluniţe deschise la culoare. Pe de altă parte, tulpinile cu risc crescut provoacă cancerul de col uterin.
În general evoluţia rănilor, eroziunilor, de pe colul uterin, leziuni precursoare cancerului de col uterin, precum şi a cancerului, este lentă, necesitând 10-20 ani de la contractarea infecţiei cu HPV până la apariţia primelor semne de cancer de col uterin, potrivit Dr. Roxana Chirilă.
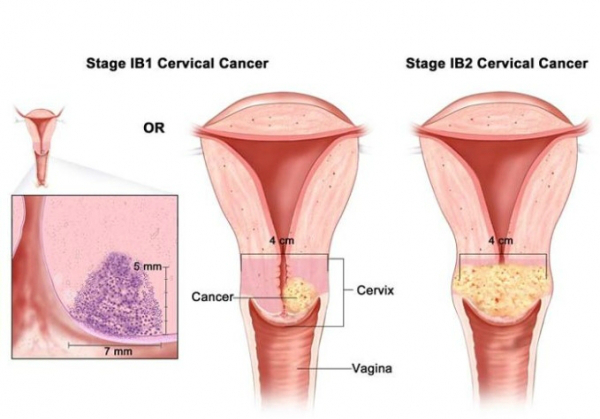
În acelaşi timp, acest virus poate fi incriminat nu doar în apariţia cancerului de col uterin, ci şi în dezvoltarea altor tipuri de cancere, cum ar fi vaginal, vulvar, anal, penian şi orofaringian.
Deoarece multe persoane care au HPV pot să nu prezinte semne sau simptome, transmiterea virusului se poate face nici măcar fără a se cunoaşte. O persoană poate fi infectată cu mai mult de un tip de HPV. Experții susțin că mulți iau primul tip de infectie cu HPV în primii câţiva ani activi din punct de vedere sexual.
Cum pătrunde virusul HPV în organism
HPV este uşor de răspândit prin contactul direct cu pielea, fără ca penetrarea să fie absolut necesară. În timpul contactului sexual, virusul se transmite de pe piele sau de pe mucoase şi ulterior infectează celulele de suprafaţă ale organului expus – col uterin, vagin, anus etc.
Partenerii sexuali multipli cresc riscul de cancer al colului uterin
În celule virusul formează anumite proteine care stimulează creşterea necontrolată a celulelor infectate. De cele mai multe ori, sistemul imun al organismului sănătos identifică aceste celule „bolnave” şi le elimină. Dacă nu se produce acest lucru, în celulele infectate apar mutaţii care duc la multiplicarea necontrolată a celulelor şi creşterea tumorii.
Cum previi infecţia cu HPV?
Folosirea corectă a prezervativului la fiecare contact sexual scade riscul transmiterii infecţiei, dar nu o previne în totalitate. Zonele neacoperite de prezervativ pot fi infectate şi de aceea prezervativul nu asigură o protecţie completă împotriva HPV.
Lucruri pe care nu le știai despre sexul oral
Având un partener stabil şansele de a contracta HPV sunt mai mici, afirmă medicul. Vaccinarea împotriva HPV previne infecţia cu anumite tulpini de HPV (16 şi 18), statistic implicate în determinarea a 75% din cancerele de col uterin.
Cum afli dacă eşti infectat
Există mai multe teste de depistare a infecţiei cu HPV. Modalitatea de recoltare constă în prelevarea unor celule de la suprafaţa colului uterin cu ajutorul unei periuţe speciale. În funcţie de solicitare se identifică particule din ADN-ul sau ARN-ul viral. Analizele de laborator pot să identifice infectarea cu o tulpină HPV cu risc crescut, fără a se preciza care; identificarea infecţiei cu tulpinile 16 şi 18; identificarea infecţiei cu una sau mai multe tulpini mai frecvent întâlnite, cu precizarea tulpinii respective. Testarea la virusul HPV se face de regulă la persoanele cu rezultat Papanicolaou anormal ori ca test screening pentru cancerul de col uterin, la toate femeile peste 30 ani, în combinaţie cu testul Papanicolaou.
Femeile de peste 30 de ani ar trebui să facă Papanicolau-test, care poate detecta celulele anormale la nivelul colului uterin, responsabile de creşterea riscului de cancer.
Cum se tratează infecţia cu HPV?
Odată cantonat în celulele pe care le infectează, virusul poate fi eliminat doar odată cu acestea, prin recunoaşterea şi eliminarea lor de către sistemul imun al unui organism imunocompetent. Acest lucru se produce în majoritatea cazurilor, de obicei în interval de 1-2 ani.
Condiloamele genitale şi rănile colului uterin pot fi tratate prin conizaţie, adică extirparea cu bisturiul, obişnuit sau electric, a conului de ţesut care conţine şi partea afectată. Totodată mai poate fi aplicată electrorezecţia cu ansă diatermică, criochirurgia (distrugerea ţesutului prin îngheţare), vaporizarea cu laser (distrugerea ţesutului cu laser), electrocauterizarea, arderea chimică.



